Fadiga crônica e embolia pulmonar: as possíveis sequelas da covid-19
Duas pessoas que desenvolveram quadros diferentes da doença contam quais suas complicações após superar a infecção; especialista comenta.
Há dois meses, no dia 9 de maio, a bióloga Patrícia Ribeiro, 39, teve uma dor de cabeça muito forte e sua garganta também ficou dolorida. Logo depois, ela teve sinusite, parou de sentir cheiros e o gosto dos alimentos.
Resolveu fazer consulta em uma clínica particular e passou a tomar azitromicina por cinco dias, como recomendado pela médica. O remédio não trouxe melhoras, então ela procurou um hospital no Rio de Janeiro, cidade onde mora, no dia 19 do mesmo mês.
PUBLICIDADE
Lá, fez uma tomografia, que mostrou 25% de seu pulmão comprometido, e o exame sorológico para detecção de anticorpos, que deu negativo. Um dia depois, fez o teste RT-PCR, capaz de identificar fragmentos do novo coronavírus, e o resultado foi positivo.
“Foi considerado um caso leve. Não tive febre. Quando eu respirava, doía um pouco, mas não era falta de ar”, conta.
Por isso, ela permaneceu isolada em casa. “No dia 26 [de maio] a médica falou que eu estava ótima”, lembra. Mas, um mês depois dos primeiros sintomas de covid-19, Patrícia sentiu muitas dores na panturrilha. Ficou internada por dois dias com suspeita de trombose, mas exames descartaram essa hipótese.
“A médica me deu alta. Eu estava tomando anticoagulante, mas depois [da liberação] não tomei mais nada”, relata. Após uma semana, ela sentiu dores nas costas, voltou ao hospital recebeu o diagnóstico de embolia no pulmão direito.
“Fui para o CTI (Centro de Terapia Intensiva) e fiquei um dia lá, depois fui para o quarto”, conta. Passou 8 dias internada e teve uma inflamação gerada pelo acesso usado para a medicação. “Minha taxa de infecção foi lá em cima”, destaca.
Patrícia conta que até a semana passada ainda estava mal, pois sentia dores para respirar e estava com uma tosse “horrível”. “O pós-covid foi pior, mas meu pulmão está bem melhor”, afirma. Ela também conta que ainda se cansa ao andar, mas também obteve melhoras, pois durante a covid-19 não conseguia sair do quarto, tamanha a fadiga.
Ela faz acompanhamento com um pneumologista e seguirá tomando anticoagulante por seis meses e diz que ainda precisará se consultar com um cirurgião vascular.
Para Ionara Soares, 32, os sintomas de covid-19 chegaram em 1º de abril: dor de cabeça, dor no corpo, coriza e tosse, perda de paladar e olfato. Foi internada oito dias depois, quando a tomografia mostrou o aspecto de vidro fosco em seu pulmão, o que indica pneumonia e, então, veio a falta de ar e a confirmação da doença causada pelo novo coronavírus.
A controladora de tráfego aéreo passou 3 dias no CTI. Seu quadro foi caracterizado como moderado. “Fiquei no oxigênio, não cheguei a ser intubada”, lembra.
Voltou para casa, em Itabuna, no interior da Bahia, numa sexta-feira. O médico recomendou que ela tomasse hidroxicloroquina, apesar do resultado de seu teste RT-PCR ter sido negativo, o que indica que ela não tinha mais o vírus. Com isso, surgiram novos problemas. “Na alta, o enfermeiro me medicou. Na vinda [para casa] senti o peito apertando e falta de ar”, conta.
No outro dia, ela acordou cheia de manchas vermelhas pelo corpo. “Achei que era alergia do lençol”, afirma. Ao longo do dia, a vermelhidão sumiu. “Tomei novamente a hidroxicloroquina e começou tudo de novo. Voltei para o hospital domingo e o médico mandou suspender [o remédio]”, acrescenta.
A mudança trouxe melhoras nas manchas e na falta de ar. Agora, o que mais incomoda Ionara são as dores nas costas e pernas. “Quando vou levantar sinto dores no joelho, nunca senti isso antes”, afirma.
“Essa semana fui no supermercado e, quando fui pegar as coisas do carrinho para colocar no caixa, senti muita dor nas costas, parecia que alguém estava me chicoteando”, descreve.
Essa é uma das poucas vezes em que Ionara sai de casa. Além do medo de reinfecção, o cansaço extremo lhe impede. “Se eu ando do quarto para a cozinha fico cansada e sinto falta de ar. Às vezes tenho formigamento nos braços”, explica.
À noite, as dores nas costas vêm ainda mais fortes e tiram seu sono. “Já fui no pneumologista e ele disse que meus exames estão normais, que só o tempo mesmo. A incerteza é a pior parte, inclusive ao procurar o médico. Me deixa com mais medo ainda”, desabafa.
De acordo com o pneumologista Gustavo Prado, do Hospital Alemão Oswaldo Cruz, as sequelas da covid-19 são observadas, principalmente, nos pacientes que apresentaram quadros mais graves da doença e precisaram ficar internados.
“Aqueles que ficam mais tempo na UTI podem desenvolver sequelas em diversos sistemas, como neuropatias, fraqueza e atrofia muscular, fadiga crônica, alterações de memória e estresse pós-traumático”, afirma.
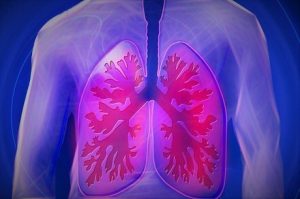
Ele acrescenta que no pulmão, órgão mais afetado, existe o risco de fibrose pulmonar (cicatrizes deixadas por lesões) e outras complicações que levam à diminuição da capacidade respiratória e da tolerância aos esforços e fazem as pessoas se cansarem facilmente.
O especialista ressalta que quadros tromboembolíticos, como o de Patrícia, parecem ser mais frequentes em casos de covid-19, se comparados com outras infecções que causam pneumonia viral e podem ser silenciosos.
“Aparecem de forma insuspeita, são diagnosticados ao investigar casos de oxigenação muito baixa provocada pela infecção do vírus. São potenciais agravadores e também podem deixar sequelas”, observa.
De acordo com ele, a reabilitação dos recuperados da covid-19 é longa e envolve profissionais de diversas especialidades, como pneumologistas, nutricionistas e fisioterapeutas. “É necessário integrar cuidados para restabelecer a funcionalidade plena”, conclui.
Diário da Paraíba com R7